Hospital de Olhos Juiz de Fora
Dr. Antônio Gabriel Ribeiro Costa | CRM 12988-MG RQE 17756
Córnea e Ceratocone
A córnea é uma camada fina e transparente, junto com o epitélio (parte branca), essa camada recobre toda a frente do globo ocular, servindo como protetora externa do olho e exercendo papel fundamental na formação das imagens.
Ceratocone é uma doença não inflamatória que afeta a estrutura da córnea, deixando-a em formato de cone. É uma doença genética rara, hereditária e de evolução lenta, que se manifesta mais entre 10 e 25 anos, mas pode progredir até a quarta década de vida ou estabilizar-se com o tempo.

Ceratocone
É uma doença que acomete a córnea, característica por mudar sua estrutura, e que afeta sua resistência e elasticidade – tornando-a irregularmente mais curva e fina. O ceratocone pode atingir os dois olhos de maneira assimétrica, ou seja, afetar mais um olho que o outro.
Sua principal característica é a redução progressiva na espessura da parte central da córnea, que é empurrada para fora, formando uma saliência com o formato similar de um cone. A principal consequência do ceratocone é a diminuição da qualidade e quantidade de visão (acuidade visual).
O ceratocone é a principal causa de transplante de córnea no Brasil e progride mais em pré-adolescentes e adultos jovens.

Existem modernos tratamentos para controle da progressão do ceratocone e melhora da visão e qualidade de vida dos pacientes, como o crosslinking de colágeno e modernas lentes de contato.
A melhor maneira de prevenir dos danos causados pelo ceratocone é ter acompanhamento oftalmológico com especialista regular e banir o hábito de coçar os olhos.

Ceratite ou Úlcera da Córnea
A córnea pode ser invadida por inúmeros agentes infeciosos dentre eles: bactérias, vírus, fungos e parasitas. Essas infecções podem causar lesões na córnea, chamada de ceratite ou úlcera corneana. A ceratite bacteriana é a mais frequente, sendo em algumas situações difíceis distingui-la de outras doenças inflamatórias e infeciosas da córnea.
A córnea pode ser invadida por inúmeros agentes infeciosos dentre eles: bactérias, vírus, fungos e parasitas. Essas infecções podem causar lesões na córnea, chamada de ceratite ou úlcera corneana. A ceratite bacteriana é a mais frequente, sendo em algumas situações difíceis distingui-la de outras doenças inflamatórias e infeciosas da córnea.
Fatores de Risco para Infecção da Córnea
- Uso indevido e prolongado de lentes de contato – dormir com as lentes;
- Manutenção inadequada e descuidos com a higiene das lentes de contato;
- Pós-cirúrgico ocular sem seguir os cuidados indicados;
- Blefarite – inflamação das pálpebras;
- Olho seco – falta de lubrificação;
- Queimaduras ou abrasões – feridas nas fibras da córnea;
- Queimaduras ou abrasões – feridas nas fibras da córnea;
- Trauma ocular;
- Mal posicionamento de pálpebras e cílios;
- Alcoolismo;
- Diabetes mellitus;
- Artrite reumatoide;
- Pacientes imunodeprimidos
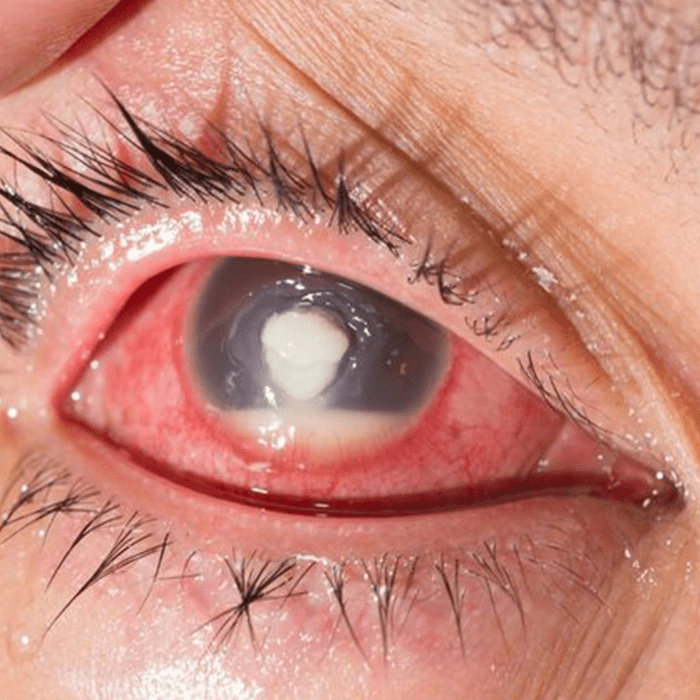
Úlcera corneana não infecciosa
As causas mais comuns são os traumas oculares, exposição da córnea por retração palpebral, mal posicionamento dos cílios (entrópio – os cílios voltados para dentro do olho ulcerando a córnea) e o uso indevido de lentes de contato. O uso equivocado de colírio anestésico, mesmo com todos alertas já feitos pelos oftalmologistas, também pode levar à ulceração e necrose da córnea com perda do globo ocular.
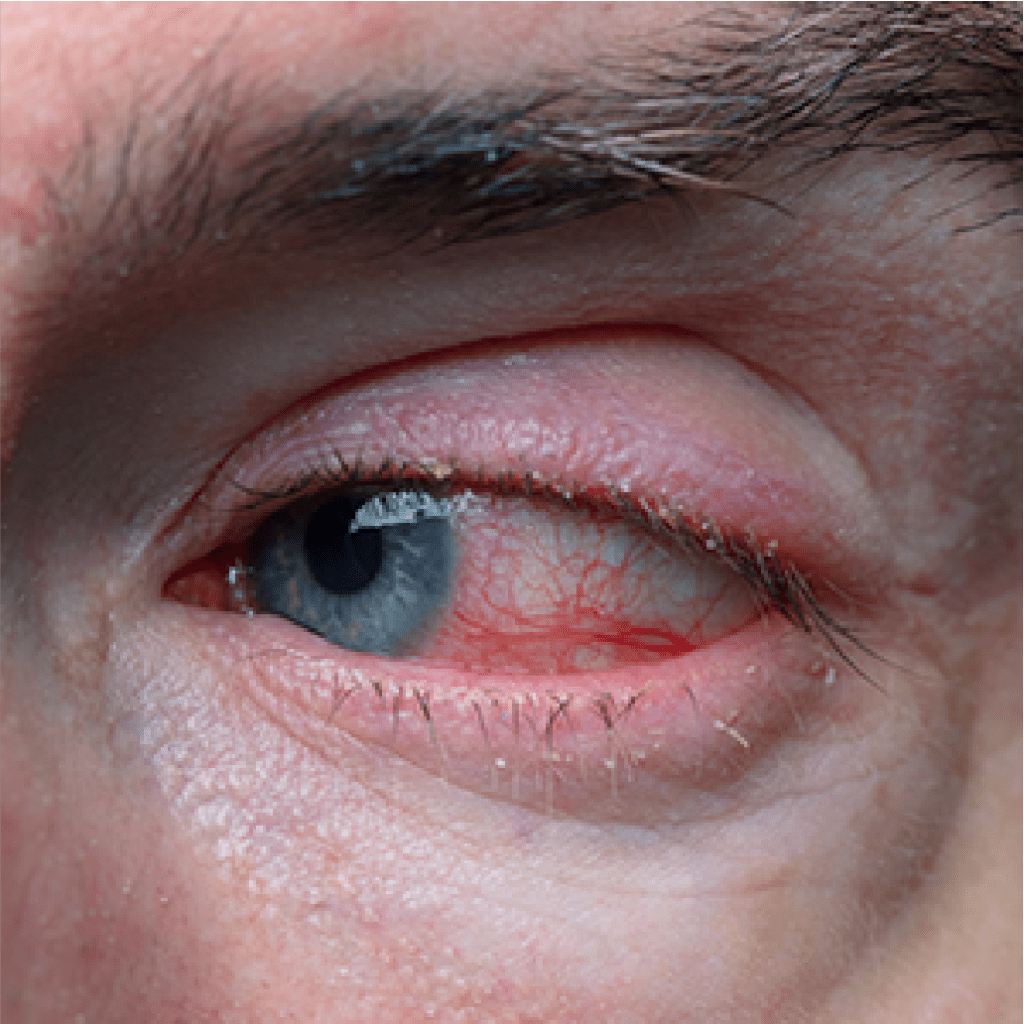
Blefarite
Blefarite é uma inflamação não contagiosa das pálpebras. É normalmente caracterizada pela produção excessiva de uma camada de óleo (excesso de remela), gerada por uma glândula encontrada na pálpebra, criando uma condição favorável para o crescimento bacteriano. Eventualmente, a blefarite poderá afetar a visão.
As pálpebras superior e inferior ficam cobertas por detritos oleosos e bactérias em torno da base dos cílios, podendo levar à perda deles. O diagnóstico é feito por meio de um exame de rotina com um oftalmologista. É uma doença comum que pode atingir pessoas de todas as idades, com predominância nas mais idosas.

Os sinais e sintomas podem ser:
- Coceira;
- Irritação ocular;
- Sensação de corpo estranho;
- Lacrimejamento;
Cuidados importantes
- Tenha sempre as mãos limpas e unhas aparadas quando for fazer a limpeza;
- Pelo menos duas vezes ao dia, aplique compressas mornas sobre as pálpebras fechadas, durante 2 a 3 minutos;
- Com a ponta do seu dedo envolvida por um pano fino ou com um cotonete, esfregue com delicadeza a base dos cílios de cada pálpebra;
- Não use maquiagem. Isso pode piorar a irritação ocular;
- É importante fazer a limpeza frequente das pálpebras. Isso ajuda no controle da blefarite;
- No caso de suspeita de blefarite, consulte seu médico oftalmologista para saber o tratamento e procedimento
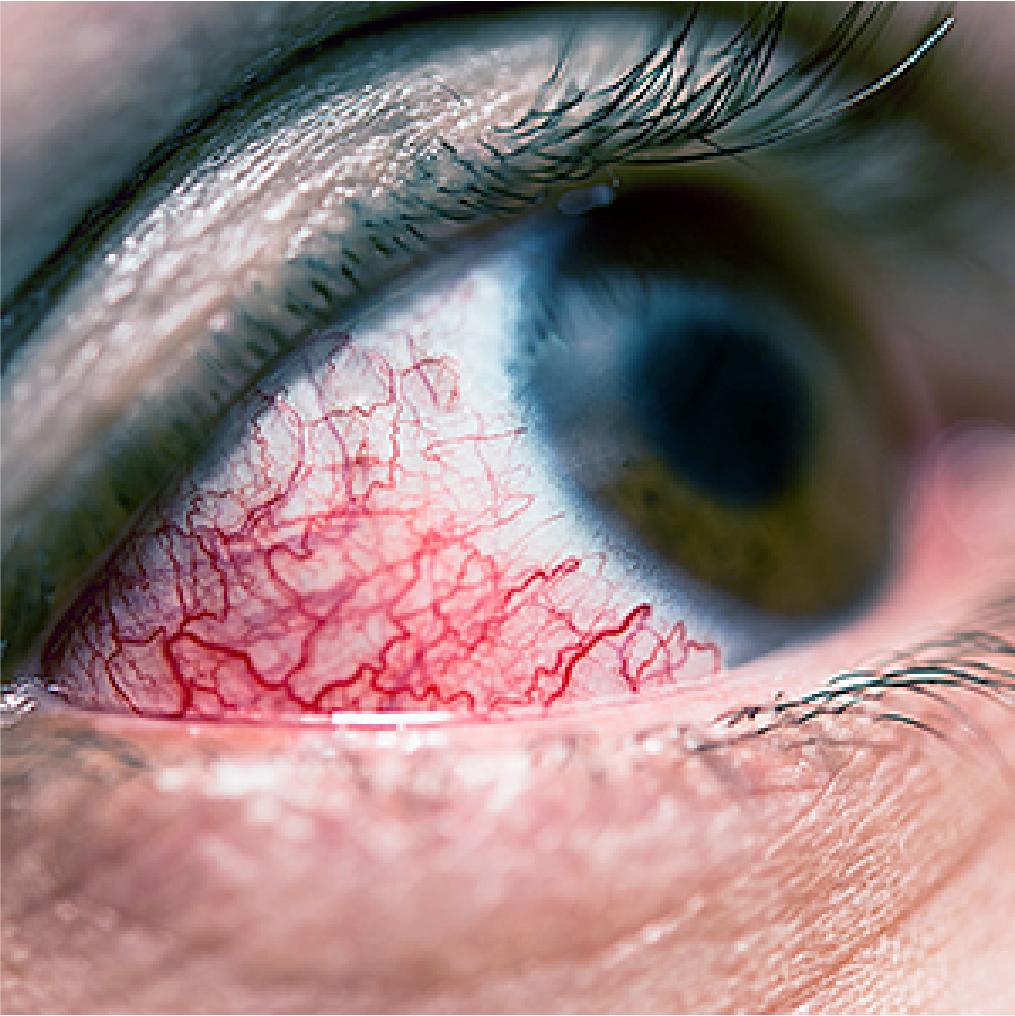
Conjuntivite
A conjuntivite é uma doença que se caracteriza pela inflamação da conjuntiva, causada por agentes tóxicos, alergias, bactérias ou vírus. A conjuntiva é a membrana transparente que recobre o globo ocular e a parte interna da pálpebra.
A conjuntivite viral é altamente contagiosa, frequente no verão, e apesar de não ser grave provoca muito incômodo e alguns cuidados devem ser tomados para que não se transforme em epidemia.
Geralmente compromete os dois olhos, não necessariamente ao mesmo tempo, sendo o contágio feito pelo contato direto com a pessoa doente ou objetos contaminados. Os principais sintomas da conjuntivite são:
- Olho vermelho e lacrimejante;
- Inchaço nas pálpebras;
- Intolerância à luz;
- Visão embaçada ou borrada;
A secreção da conjuntivite viral é mais esbranquiçada, em pequena quantidade e demorando aproximadamente 15 a 20 dias para desaparecer com tratamento adequado. A secreção da conjuntivite bacteriana é mais amarelada e abundante, e geralmente, demora de 5 a 7 dias para desaparecer com tratamento adequado.
Para tratar a conjuntivite bacteriana, deve-se usar colírios e antibióticos prescritos somente pelo oftalmologista. Para diminuir os sintomas e o desconforto da conjuntivite viral, pode-se utilizar soro fisiológico gelado e compressas sobre as pálpebras, limpar os olhos com frequência, ou ainda, usar colírios lubrificantes e lágrimas artificiais.
Prevenção da conjuntivite:
- Lave suas mãos com frequência;
- Não coloque as mãos nos olhos para evitar a nova contaminação;
- Evite coçar os olhos para diminuir a irritação da área;
- Não use medicamentos (pomadas, colírios) sem prescrição médica;
- Lave as mãos antes e depois do uso de colírios ou pomadas;
- Ao usar, não encoste o frasco dos colírios ou da pomada no olho;
- Evite a exposição à agentes irritantes (fumaça) e/ou alérgenos (pólen);
- Não use lentes de contato enquanto estiver com conjuntivite;
- Não use lentes de contato se estiver usando colírios ou pomadas;
- Não compartilhar lençóis, toalhas, travesseiros e outros objetos de uso pessoal de quem está com conjuntivite;
- Não use maquiagem de outras pessoas (e nem empreste as suas);
- Evite nadar em piscinas sem cloro ou em lagos;
- Use óculos de mergulho para nadar, ou óculos de proteção se você trabalha com produtos químicos;
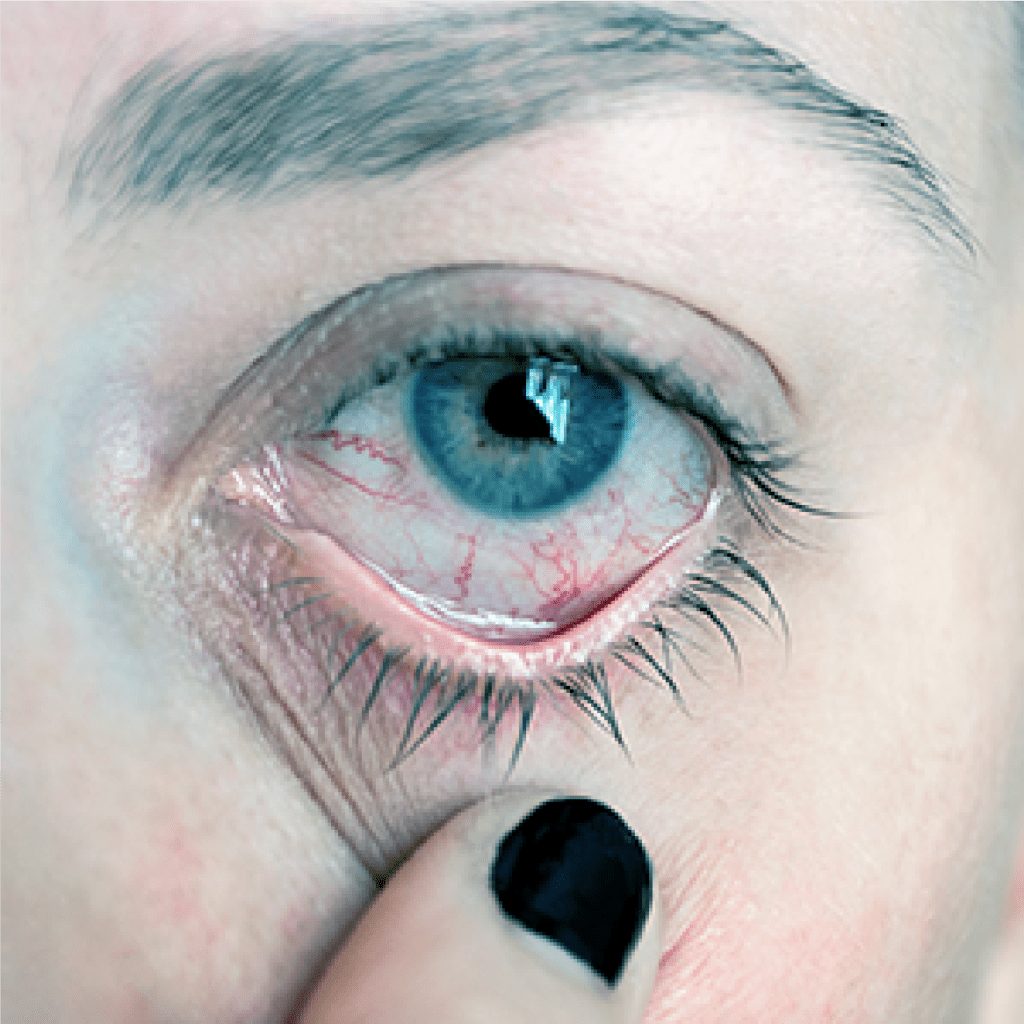
Síndrome do Olho Seco
Essa é uma doença crônica, caracterizada pela diminuição da produção da lágrima ou deficiência em alguns de seus componentes, ou seja, pouca quantidade e/ou má qualidade da lágrima. Este distúrbio no filme lacrimal e na superfície ocular pode produzir áreas secas sobre a conjuntiva e córnea, o que facilita o aparecimento de lesões.
Ao contrário do que se pensa, as lágrimas não são apenas gotas d’água, mas são compostas por uma combinação de substâncias que mantém a salinidade e acides da córnea, carrega anticorpos e outros agentes de defesa contra infecções oculares, e a mucina ajuda a lágrima a manter-se aderente à córnea. As lágrimas são produzidas no filme lacrimal, também composto por diversas diferentes camadas para produção de lágrimas que lubrificam e protegem a córnea.

A Síndrome do Olho Seco poder ser dividida em 2 grupos principais: Deficiência aquosa do filme lacrimal (DAFL) ou evaporação excessiva lacrimal, predominantemente associada à disfunção das glândulas de Meibomius ou deficiência de mucina. Quando não diagnosticada e corretamente tratada, pode evoluir para lesão da superfície ocular e, em alguns casos, até à perda da visão.
Sintomas:
Ardência, irritação, sensação de areia nos olhos, dificuldade para ficar em lugares com ar-condicionado ou em frente do computador, e olhos embaçados ao final do dia.
Causas:
Exposição a determinadas condições do meio ambiente (poluição, computador), trauma (queimaduras químicas), uso de alguns medicamentos, idade avançada, uso de lentes de contato, menopausa, doenças do sistema imunológico (síndrome de Sjögren, Stevens-Johnson e Penfigóide cicatricial ocular).
O diagnóstico é feito pelo oftalmologista, que deve medir a produção, a taxa de evaporação e a qualidade das lágrimas, com testes específicos. O Teste de Schirmer é o mais utilizado para o diagnóstico, que consiste na colocação de uma tira de papel de filtro de 35 x 5mm, com os primeiros 5mm dobrados no fundo de saco conjuntival inferior. Após 5 minutos, mede-se a quantidade de umedecimento da tira de papel.
O tratamento é basicamente sintomático, dividido em 5 estágios:
- Substituição de lágrima por lágrimas artificiais;
- Conservação das lágrimas por oclusão dos pontos lacrimais;
- Estímulo da produção de lágrimas, com estudos avaliando dietas que auxiliam no tratamento;
- Terapia anti-inflamatória: uso adequado e controlado de corticoide tópico leve e ciclosporina tópica;
- Terapia Hormonal: O uso de hormônios andrógenos orais ou tópicos, ainda em estudo;
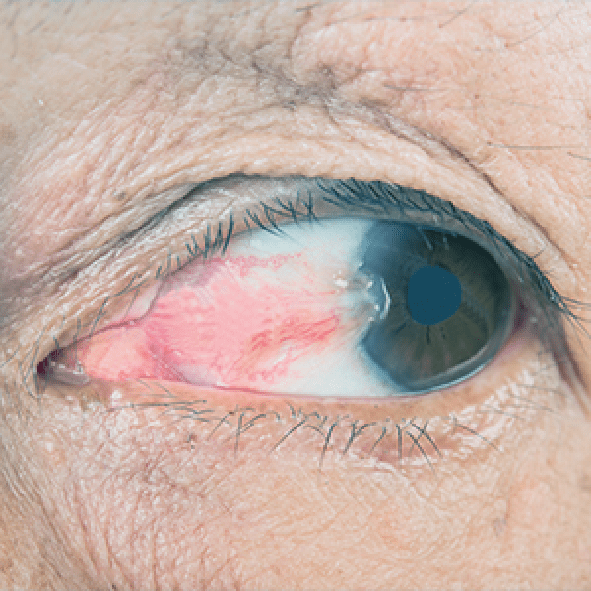
Pterígio
O pterígio é um espessamento vascularizado da conjuntiva de forma triangular que se estende do ângulo interno (nasal) do olho em direção à córnea. Não é infeccioso, mas pode afetar a visão. Pode ser tratado por meio convencional ou por cirurgia de remoção.
Os principais sinais e sintomas são olho vermelho e fotofobia. Ainda não se sabe exatamente as causas do pterígio, mas sabe-se que ocorre mais frequentemente quando há exposição aumentada à radiação ultravioleta e poeira.
O pterígio é um crescimento benigno, no entanto, é comum a recorrência do pterígio após a cirurgia, sobretudo em pessoas jovens. A proteção dos olhos contra a luz ultravioleta excessiva através de óculos solares apropriados, evitando condições ambientais secas e empoeiradas, e a aplicação de lágrimas artificiais são medidas que podem ser úteis para prevenir a ocorrência do pterígio.